응급의료체계 이렇게 바뀌어야③ -우리나라 응급의료체계는 어떤가

오전 12시 24분 병원으로 들어선 119구급대원들은 머리에서 피를 흘리고 있는 환자를 급하게 응급실로 옮겼다. 구급대원은 응급실 당직의사에게 “편의점에 술을 사러 들어오더니 그대로 뒤로 넘어갔다고 한다. 신고한 편의점 직원에 의하면 환자가 발작을 일으켰다고 하는데 우리가 직접 보지는 못했다”고 설명하며 환자를 인수인계 했다.
오전 12시 58분 손발이 저리다며 119구급차를 타고 응급실에 도착한 40대 남성은 검사 결과가 나오기까지 2시간 정도 걸린다는 의사의 말에 시간이 없다며 걸어서 응급실을 나갔다.
오전 1시 45분 얼굴이 벌겋게 달아오른 여성 한명이 응급실로 걸어 들어왔다. 응급실 당직의 앞에 앉은 그는 저녁부터 얼굴에 두드러기가 나고 간지러운 증상이 계속된다고 했다. 의사는 가려운 증상을 완화시켜주는 주사를 처방한 뒤 날이 밝으면 피부과 진료를 받아보라고 권했다.
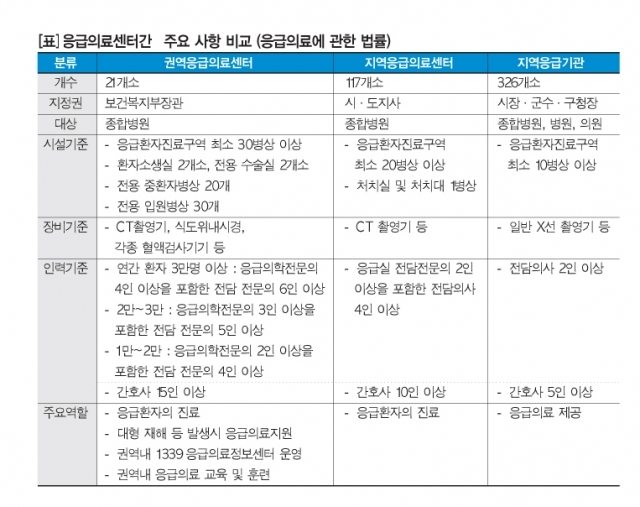
지난 13일 새벽 관동의대 명지병원 응급의료센터를 찾은 환자들이다. 명지병원 응급의료센터는 권역응급의료센터지만 이날 이곳을 찾은 환자들은 경증질환부터 중증질환까지 다양했다. 응급의료기관은 권역응급의료센터와 지역응급의료센터, 지역응급의료기관으로 나뉘어 있지만 각 기관별 방문 환자들은 별 차이가 없는 게 우리나라 응급의료체계의 단면이다. 응급의료센터별로 지정 기준(표 참조)과 규모, 역할이 다르지만 환자 진료에 있어서는 큰 차이가 없다.
경증환자도 택시처럼 타는 119구급차
응급의료기관이 규모별로 제 역할을 못하는 가장 큰 이유는 병원 전 단계에서 환자가 중증도에 따라 분류되지 못하기 때문이다. 병원 전 단계에서 꼬이면서 응급의료체계 전반을 흔들리고 있는 것이다.
정부는 병원 전 단계 응급의료체계를 개편하기 위해 ‘1339(응급의료정보센터, 보건복지부)’와 ‘119구급대(소방방재청)’로 이원화돼 있던 응급의료 현장·이송체계를 119로 통합하기로 했다. 이르면 오는 6월말부터는 1339가 폐지되고 119가 응급환자 대상 안내·상담, 이송 중 응급처치 지도, 이송병원 안내 등 응급현장에서 응급의료기관 도착 과정까지의 업무를 맡는다. 또 국가응급의료이송정보망(복지부)과 원격화상응급처치시스템(소방방재청)으로 이원화돼 있는 응급환자 이송시스템도 통합해 구급대원이 의사의 지도 아래 응급처치가 가능하고 병원 도착과 동시에 진료가 이뤄지는 방향으로 구축된다.
하지만 이원화돼 있는 응급의료 현장·이송체계를 일원화한다고 해서 병원 전 단계 응급의료체계 문제점이 해결되는 것은 아니다. 병원 전 단계에서 부상자 분류(트리아지, triage) 시스템이 제대로 작동돼야 한다. 일본의 경우 소방방재청이 트리아지 시스템에 따라 환자를 분류해 이송할 병원을 선택하고 일선 의료기관도 이를 전적으로 신뢰하고 있다. 또한 트리아지 기준에 따라 경증환자는 구급차를 탈 수 없으며 이송할 의료기관을 선택할 권한도 구급대원에게 있다.
우리나라는 어떠한가. 응급의료기관 선택권은 구급대원이 아닌 구급차를 탄 환자에게 있으며 경증환자가 구급차를 타도 제약이 없다. 소방방재청 구조구급과 관계자는 “법적으로 환자를 이송할 의료기관을 구급대원이 판단해 선택하게 돼 있지만 이를 이해하지 못하는 환자들이 많다”며 “이송 과정에서 민원이 발생하면 절차도 번거롭고 힘드니까 설득하다가 안되면 그냥 환자가 원하는 의료기관으로 가게 된다”고 말했다.
대한응급의학회 유인술 이사장은 “구급대원이 환자의 중증도를 판단해서 의료기관으로 이송하는 가이드라인이 잘 지켜지지 않는다”며 “환자들도 구급대원의 판단을 따르기보다는 자기가 원하는 의료기관으로 가려고 하다보니까 중증환자들이 주로 가야 하는 권역응급의료센터에 경증환자가 구급차를 타고 오는 일이 생기는 것”이라고 했다.
병원 전 단계에서 트리아지 시스템이 제대로 작동되면 응급실 내에서 경증환자와 중증환자가 뒤섞이는 혼잡한 현상은 줄어들 것이라는 지적이다.
만년 적자 응급실에 누가 투자하나
병원 전 단계에서 환자가 분류돼 응급의료기관에 이송된다고 해도 병원 내 응급의료체계가 부실하면 소용없다. 대구 장중첩증 영아 사망 사건이 대표적인 사례다. 이 사건은 병원 전 단계 응급의료체계는 물론 병원 내 시스템도 제대로 작동하지 않아 발생했다는 게 중론이다. 영상의학과, 외과, 소아청소년과 등 진료과별 협진이 원활하게 이뤄지지 못했다는 것이다.
대구 장중첩증 영아 사망사건 뿐 아니다. 응급실을 찾는 많은 환자들이 하나의 진료과에서 해결되기보다 여러 진료과를 거쳐야 하는 경우가 많다. 하지만 진료과별 미묘한 신경전으로 인해 유기적인 협진이 쉽지 않은 게 현실이다. 응급의학회 유인술 이사장은 “전문의 제도가 장점도 있지만 단점도 있다”며 “속칭 밥그릇 싸움이라고 하는데, 진료영역을 두고 싸우다보니까 협조가 잘 안되는 경우가 많다”고 지적했다.
적자를 면지 못하는 응급의료기관 운영 구조가 부실을 키운다는 지적도 있다. 수익이 나기 힘든 응급실에 누가 투자를 하겠느냐는 것이다. 일본 응급의료기관도 적자 운영인 건 우리나라와 마찬가지다. 하지만 일본의 경우 적자 일부를 정부에서 지원해 준다는 점에서 우리나라와 차이가 있다.
한 대학병원 응급의학과장은 “병원이 적극적으로 투자할 수 있는 여건을 만들어야 한다”며 “응급환자를 보면 적자가 생기는 게 아니라 이윤이 남는다고 하면 국가에서 투자하지 말라고 해도 한다. 그렇게 되려면 응급의료수가가 현실화돼야 한다”고 강조했다. 정부도 10년 동안 제자리걸음을 걸어왔던 응급의료수가를 인상하기 위한 작업에 들어갔으며 올해 안에 응급의료 수가체계 개편 방안을 발표할 계획이다.
한국형 재난의료지원단 활성화될까
병원 전 단계와 병원 단계의 응급의료체계가 제대로 구축되면 지역응급의료센터나 지역응급기관과 차이가 없어 보였던 권역응급의료센터도 제 역할을 찾을 수 있다. 현행 ‘응급의료법’상 권역응급의료센터는 응급환자 진료 외에 대형 재해 발생 시 응급의료를 지원하고 권역 내 응급의료 교육 및 훈련을 담당한다. 지역응급의료센터와 지역응급의료기관은 할 수 없는 부분이다. 그러나 이 조항은 유명무실했던 게 현실이다.
우리나라에도 재난 발생 시 응급의료를 지원하는 시스템인 DMAT(Disaster Medical Assistance Team, 재난의료지원단)가 존재한다. 서울 지역 25개 보건소를 중심으로 의사 1명, 간호사 2명, 응급구조사 1명, 행정지원 1명으로 DMAT를 구성해 2006년부터 매년 4회씩 지역 응급의료센터, 소방서, 경찰서 등과 팀을 이뤄 재난 대응 훈련을 했다. 정부는 이같은 DMAT 시스템을 전국으로 확산시키는 작업을 진행하고 있다. 986개 DMAT에 6,000명이 넘는 요원이 활동하고 있는 일본에 비하면 걸음마 단계이지만 의료인 5명과 행정담당 3명이 소속된 ‘한국형 DMAT’ 66개 팀이 구성됐으며 지난해 12월부터 교육을 진행하고 있다.
지자체별로 평균 4개팀 정도 구성되며 각 지역 권역응급의료센터 중심으로 의료진을 구성하고 움직이게 된다. 일본 DMAT 컨트롤 타워인 국제재난의료센터의 역할은 국립중앙의료원 산하 중앙응급의료센터에서 맡는다. 복지부 관계자는 “현재 2~3년 전에 만들어 놓았던 DMAT 관련 매뉴얼을 개정하는 작업을 하고 있다”며 “예전보다는 조직화되고 발전하고 있다”고 말했다.
부실이라는 꼬리표를 달고 있는 응급의료체계를 개선하기 위해 병원 전 단계부터 재난의료시스템까지 손질하고 있는 정부의 움직임이 어떤 결과를 나을지 주목된다.

